生殖補助医療におけるインキュベーターの役割
不妊治療といっても、それには幾つかの種類があるのはご存知でしょうか。
それぞれの治療法によって、必要な処置が全く違います。
タイミング法
排卵日を予測し、そのタイミングで性交を行う方法です。
薬物療法
排卵障害を改善するためのホルモン剤や排卵誘発剤を使用します。
人工授精(AIH:Artificial Insemination by Husband)
パートナーの精子を子宮内に直接注入し、受精を促す方法です。
生殖補助医療(ART:Assisted Reproductive Technology)*1
卵子と精子を体外で受精させて受精卵とした後に、体外で培養した胚*2を子宮に移植する方法です。

かけがえのない命は卵子と精子の出会いから始まります。

不妊治療の一つARTでは受精を手助けます。
このなかでも、比較的妊娠の可能性が高いと言われているのが生殖補助医療です。
今回はこの生殖補助医療におけるインキュベーターの役割についてお伝えしたいと思います。

ARTにおいてインキュベーターは重要です。
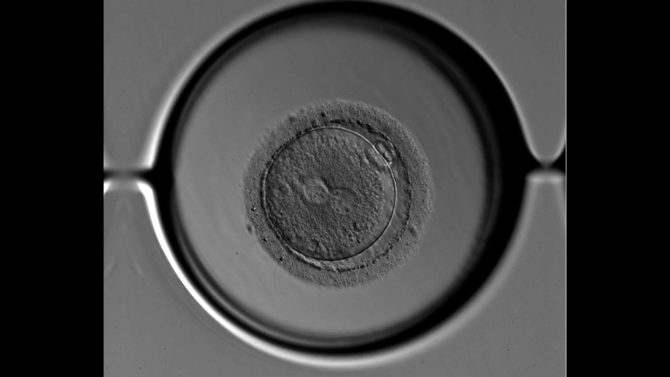
命の始まりを温かく見守るインキュベーター
*1:体外受精(IVF)や卵細胞質内精子注入(ICSI)で受精後に体外で培養した胚や、凍結した胚を融解してから子宮へ移植する不妊症治療法の総称です。
*2:受精した直後を受精卵(Zygote)と呼び細胞1個だけが存在している状態です。これが分裂したものを胚(Embryo)と呼ぶようになります。
生殖補助医療とインキュベーター
生殖補助医療で用いられる器具には様々なものがありますが、その中でも胚(受精卵)が体外で一番長い時間を過ごすのがインキュベーターと呼ばれる装置です。
生殖補助医療と培養の重要性
体外受精では、女性の卵巣から採取した卵子と男性の精子を体外で受精させ、その後、適切なタイミングで胚を子宮に移植します。
この間、体外で胚が正常に発育し成長するためには、温度やCO2濃度、O2濃度などが厳密に管理された特殊な環境を維持する必要があります。
その培養環境を維持するために使用する装置がインキュベーターです。
せっかく受精が成立しても、培養環境がわずかに不適切であるだけで、胚の発育が停止してしまうことがあります。
貴重な卵子と精子から生まれた受精卵を守るためにも、最適な培養環境を維持することが何より重要です。
生殖補助医療におけるインキュベーターの役割とは
健全な胚の育成のためにインキュベーターに求められる主な機能や性能について、以下に詳しくご説明いたします。
均一な培養環境の提供
複数の胚を同時に培養する場合でも、全ての胚に対して均一な培養環境を提供できる設計が求められます。

個別に培養できるインキュベーター

均一な培養環境を維持することが重要です。
振動による影響の最小化
振動によるチャンバーの開閉リスクを考え、チャンバーロック機構などを設けることで温度やガス濃度の安定性・安全性を重視した設計が重要です。

ロック機構を備えた複数のチャンバー

ロック機構がチャンバーの安全性を高めます(青色矢印先)。
温度制御の正確性と安定性
37°Cに厳密に維持し、温度の変動を最小限に抑えることが必要です。
温度の微妙な変動も胚の発育に影響を与えるため、高精度な温度制御が求められます。
ほとんどの場合、胚は体内と同じ温度で培養します。

37.0℃に設定されたインキュベーター
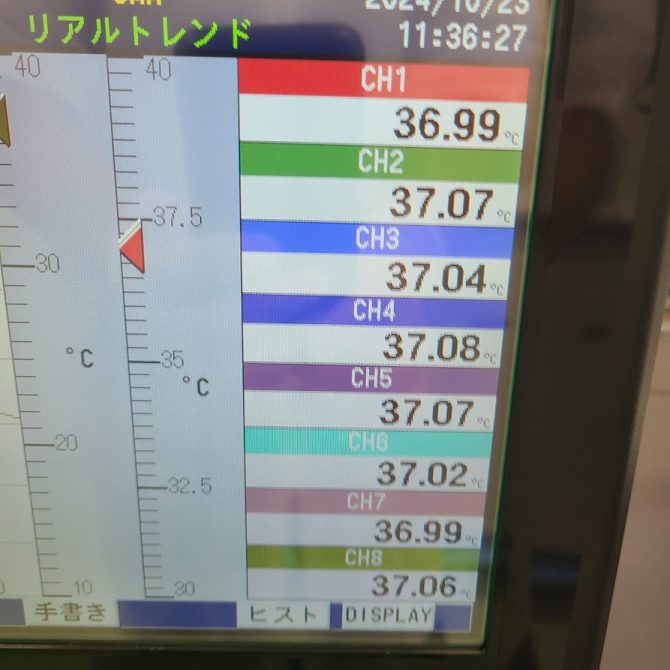
設定温度37.0℃の各チャンバー内温度
二酸化炭素濃度の一定維持
培地中の成分と反応してpHの維持に関わる二酸化炭素ガスの濃度*3, *4を一定に保つことで、胚培養中でのpHバランスを適切に保ちます。
そのガスの濃度の安定性も重要です。

二酸化炭素濃度の維持は培地のpH維持にとても重要です。
酸素濃度の一定維持
ヒトの胚培養では酸素濃度が低い方が培養成績が良い*5、という報告がなされていることから、現在の不妊治療では低酸素環境(5%以下の酸素濃度)での培養が主流となっています。
なお、その低酸素環境は窒素ガスを使用することで構築されます。

ヒトの胚培養では低酸素環境が主流です。

窒素ガスを使い低酸素とします。
湿度管理
適切な高湿度(一般的には約95%)を維持し、胚や培地の乾燥を防ぎます。
湿度の安定性も胚の発育に影響します。
湿度の管理について、インキュベーターには大きくわけて、通常の加湿型インキュベーターと、非加湿型のドライインキュベーターの2種類があります。
「湿度が95%必要なのにドライって、大丈夫なの?」
と心配になる方もいるかもしれません。
しかし、通常のインキュベーターの高湿度の庫内は常に微生物による汚染(コンタミネーション)の危険と隣り合わせです。

コンタミは絶対に避けなければなりません。
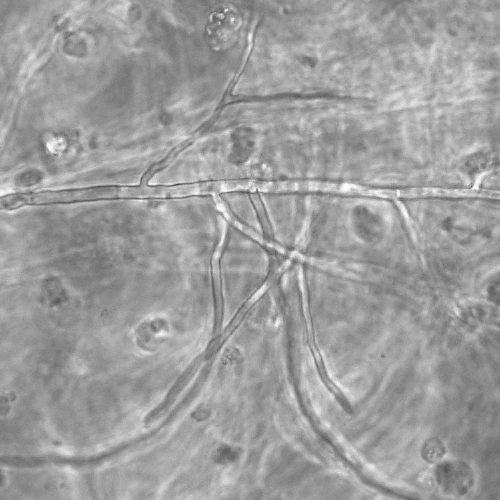
大事な胚をカビなどの微生物汚染から守ることは必須です。
その点、ドライインキュベーターはその名の通り庫内の湿度は低いものの、大事な胚は培養液の中でミネラルオイルに蓋をされて快適に過ごすことができます。
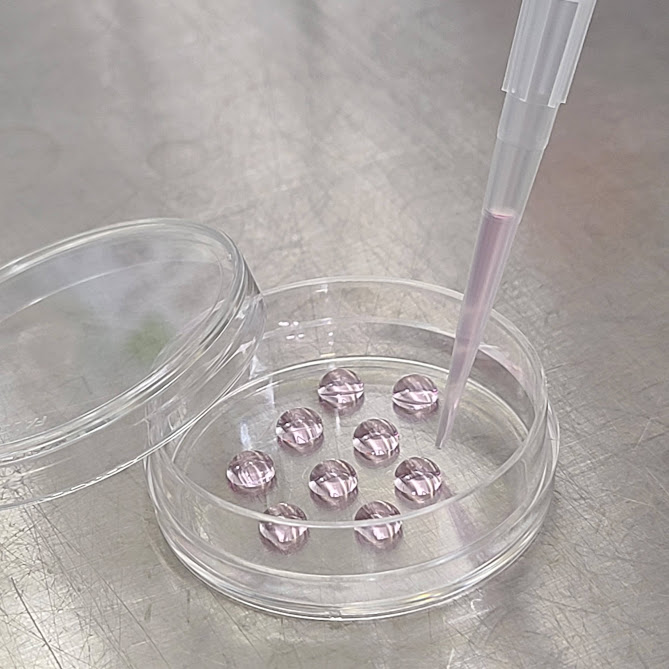
胚はごく少量の培地で培養します。

培地の蒸発を防ぐためオイルで培地を覆います。

胚がオイルに触れないよう細い管で胚を取り扱います。
現在の体外受精で用いられるインキュベーターは、ほとんどがこのドライインキュベーターが用いられています。

ドライインキュベーターには加湿水がありません。

湿度が高くないためレンズやカメラなどの光学デバイスが設置可能です。
ドライインキュベーターについて、詳しくはこちらの記事をご覧ください。
インキュベーターに湿度はなぜ必要なのか?ドライインキュベーターとの違いを徹底解説
*3:二酸化炭素ガス濃度の設定値は培地以外に高度(気圧)をはじめとした設置環境により異なりますが、5.0~6.0%で用いられるケースが多いです。
タイムラプスインキュベーターにおける胚の健全な育成と体内に戻すタイミングの見極め
インキュベーターによって快適な環境でスクスク育つ胚たち。
しかし、生物の育成に「絶対」はありません。
常に胚の状態を観察し、分割のタイミングやどの胚がより良好な発育をしているかを把握しなければなりません。
しかし残念ながらそれは、以前は不可能でした。
というのも培養している環境は37.0℃であり、ガス濃度が厳密に制御されています。そこから胚が培養されているディッシュを取り出して顕微鏡で観察する場合、温度やガス濃度が急変してしまうこととなり、そういったことによるストレスが胚の成長を妨げることがあり得ます。
二酸化炭素ガス濃度が高いインキュベーターから、ほぼゼロに近いインキュベーターの外にディッシュを取り出すと、培地中に溶け込んでいた二酸化炭素がどんどん抜け出ていき、培地のpHがアルカリ性に傾いてしまいます。
(培地の色が中性を示すオレンジ色から、弱アルカリ性を示すピンク色へ徐々に変わっていきます)。
培養環境を変えずに、胚が育っている様子を確認することはできないだろうか?
そういった要望の中で開発されたのが、タイムラプスインキュベーターと呼ばれるインキュベーターです。
名前の通り、タイムラプスカメラが搭載されており、24時間の観察と記録が可能で、近年ではAIによる胚の評価機能を持つモデルも登場しており、現在のARTにおける胚培養では重要な役割を果たしています。
他にも様々な利点があります。
胚の長期観察と評価
タイムラプスインキュベーターは、胚の発育・成長過程を連続的に画像化し、時間経過を記録します。
これにより、胚の発育状態や分割のタイミングを詳細に観察でき、胚の質を正確に評価できます。
下の動画は胚が成長していく様子です。胚の外周には透明帯とよばれる構造があり、その中で細胞分裂(卵割)が進んでいきます。
※上記の動画はマウス胚のタイムラプス動画です
最適な胚の選択
従来の方法では、胚の観察は一定時間ごとに行われていましたが、胚にかかるストレスもあり、じっくりと分析することは困難でした。
しかしタイムラプス技術により、胚の発育パターンを詳細に分析できるため、最も発育良好な胚を選択しやすくなります。
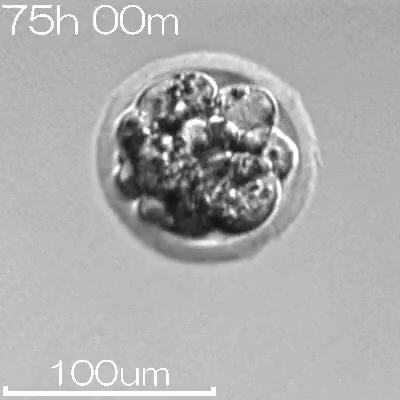
発育が不良な胚
(透明帯の中で細胞が死滅している)
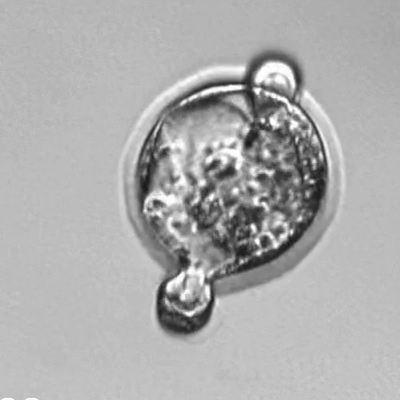
発育が良好な胚
(内部の細胞が集まり胚盤胞となり透明帯から出ている)
※上記の画像はマウス胚のタイムラプス動画からの静止画像です。
胚のストレス軽減
従来の観察方法では、インキュベーターから胚を取り出して顕微鏡下で観察する必要がありました。
しかしこの方法では、胚に大きなストレスを与えることとなります。
特に分裂した細胞(割球と言います)が横方向ではなく、縦方向に移動したり別の割球に隠れてしまった時は手動で胚を動かす必要があるため、それによる温度変化・pH変化・物理刺激・光刺激などのストレスが胚に与えられてしまいます。
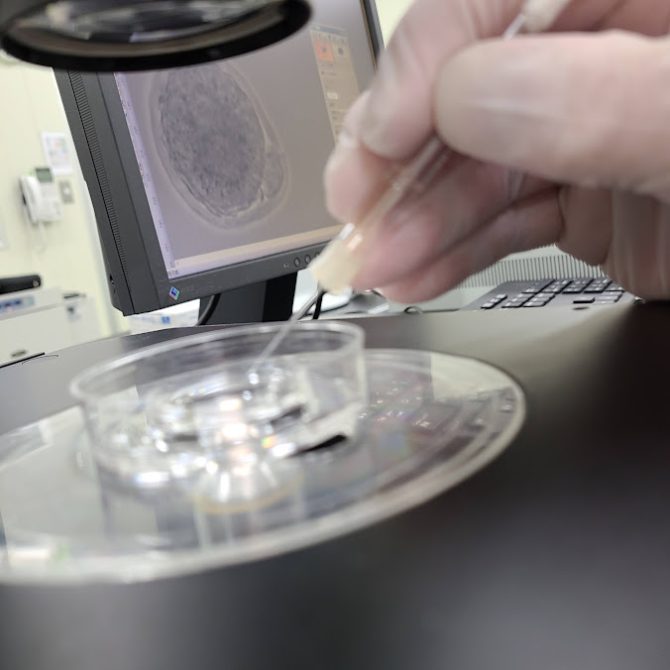
顕微鏡下での胚操作は環境変化を伴います。

顕微鏡の照明光もストレスとなってしまいます。
胚を取り出すことは振動や衝撃を与えることに繋がり、また一定の環境から温度や湿度の変化を与えてしまうことになります。
タイムラプスインキュベーターでは庫内で胚を連続観察できるため、胚へのストレスやダメージを最小限に抑えることができます。

ARTで重要な役割を担うタイムラプスインキュベーター

胚を連続観察するための機構が備わっています。
そのためタイムラプスインキュベーターでは、胚の発育を詳細に観察・評価し、最適な胚を選択することができます。
より正確な胚の評価と選択により、着床率や妊娠率の向上が期待されています。

胚の様子をさらに詳しく捉えるための技術が次々と開発されています。
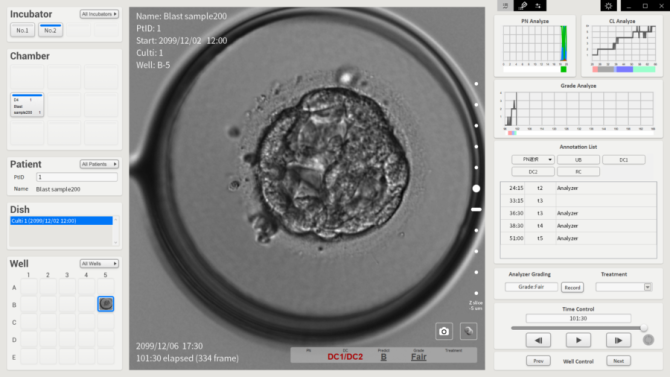
培養している胚の状況認識は最適な胚の選択に役立ちます。
体外受精における患者取り違え事故とその防止策の重要性
このように、体外受精(IVF)をはじめとする生殖補助医療の技術は大きく進歩しています。
しかしながら、過去には患者取り違えといった重大な事故が発生し、医療現場における安全管理の重要性が改めて認識されています。
一見インキュベーターとはなんの関係のない話に思えますが、実はかなり重要な関係があります。
取り違えは決して起こってはなりません。

取り違えは重大な影響を及ぼします。
過去の患者取り違え事故の背景
過去に体外受精の過程において、患者の卵子や胚が誤って他の患者のものと取り違えられる事故が報告されています。
これにより、患者の遺伝子情報や将来の妊娠・出産に関わる重要な情報が誤って伝達されるリスクが生じ、患者の信頼を損なう事態となっています。
原因としては次のようなものが挙げられます。
識別ミス
胚を培養しているディッシュや卵子・精子を保管しているサンプルなどに付けられたラベルやタグの貼り間違い、または識別情報の不備・不正確さにより、異なるサンプルが混ざることがあります。
取り扱いの不注意
作業者の注意不足や不適切な取り扱いにより、胚やサンプルの保管されている位置などがズレてしまったり、貼り付けていたラベルが誤って移動・混入するようなケースです。
管理・記録システムの不備
電子カルテや管理システムの入力ミス、記録の不整合により、培養している胚の追跡や識別が困難になることがあります。
事故防止のための技術的対策
こうした事故はヒューマンエラーによるものが大きく、かといって機械が代われるものは少なく、非常に難しい問題です。
しかし、使用される器具が進化することで、ヒューマンエラーを誘発しない、ということは可能です。
取り違え事故を防ぐため、インキュベーターで用いられている技術や機能を紹介します。
容器識別技術
各胚や卵子を一意に識別できるバーコードやRFIDタグの活用により、誤認を防止します。これにより、取り扱いの過程でのミスを大幅に削減できます。
個別培養
従来の共同培養から、個別に培養する方式へ移行することで、胚の追跡と管理が容易になり、患者ごとの識別ミスを防止します。
今後の展望
こうした技術的対策に加え、スタッフの教育や厳格な手順の徹底も重要です。
医療従事者が安全管理の意識を高めることで、患者の安全と信頼を守ることができます。
体外受精における患者の取り違え事故は患者の信頼を損なう重大なリスクであり、その防止には技術的対策とともにスタッフの教育・手順の徹底が不可欠です。
バーコードやRFIDタグを用いた容器識別技術や個別培養の導入をすることで、誤認のリスクを大幅に低減できます。
これらの対策を継続的に実施し、医療従事者の安全意識を高めることで、患者の安全と信頼を守ることにつながるのです。

取り違えを無くすための技術開発は日々進歩しています。

肉眼では見分けがつかない胚を区別するには識別技術が重要です。
おわりに
ひとりの人間がこの世に誕生するということは、気の遠くなるような奇跡の連続と言っても過言ではありません。
その最後の砦といってもいい体外受精。
奇跡を少しでも確率の高いものにしていくため、その最初のゆりかごとなるインキュベーターは日々進化しているのです。